Fármacos Betabloqueantes y uso de vasoconstrictores en odontología
¿relación tóxica?
Amaya Alcojor de la Morena
2/18/20265 min read


Los beta bloqueantes son una piedra angular del tratamiento de diferentes enfermedades cardiovasculares. Si bien clásicamente se ha considerado que sus efectos se deben a su acción antagonista y competitiva en los receptores adrenérgicos β, hoy se conoce que su efecto va más allá del bloqueo de la acción de las catecolaminas en estos receptores. Descubiertos como fármacos antianginosos en la década de 1960, siguen utilizándose para ese propósito original pero también son efectivos en la ICC, en el tratamiento de las arritmias, de la HTA, la hemorragia por varices esofágicas y la hipertensión pulmonar, además de otras aplicaciones, como en el glaucoma, los temblores, la migraña, la ansiedad y el hipertiroidismo.
Por esta razón, es muy habitual en la práctica clínica del odontólogo encontrarse con pacientes en tratamiento con betabloqueantes.
A pesar de que la anestesia local constituye una herramienta indispensable para la realización de procedimientos quirúrgicos y terapéuticos en la cavidad oral, el añadir o no vasoconstrictor debe ser valorado cuidadosamente y tener en cuenta el beneficio-riesgo de su uso, sobre todo en los pacientes con enfermedades cardiovasculares y en tratamiento con betabloqueantes. Esta valoración es crucial, dado que los eventos adversos derivados de cambios hemodinámicos secundarios a estos vasoconstrictores pueden derivar en complicaciones graves, incluyendo crisis hipertensivas, arritmias e incluso paro cardiaco.
¿Se debe evitar el uso de vasoconstrictores en todos los pacientes que toman fármacos betabloqueantes? Sí y no. Es necesario entender la fisiología cardiovascular y la farmacodinamia de estos fármacos.
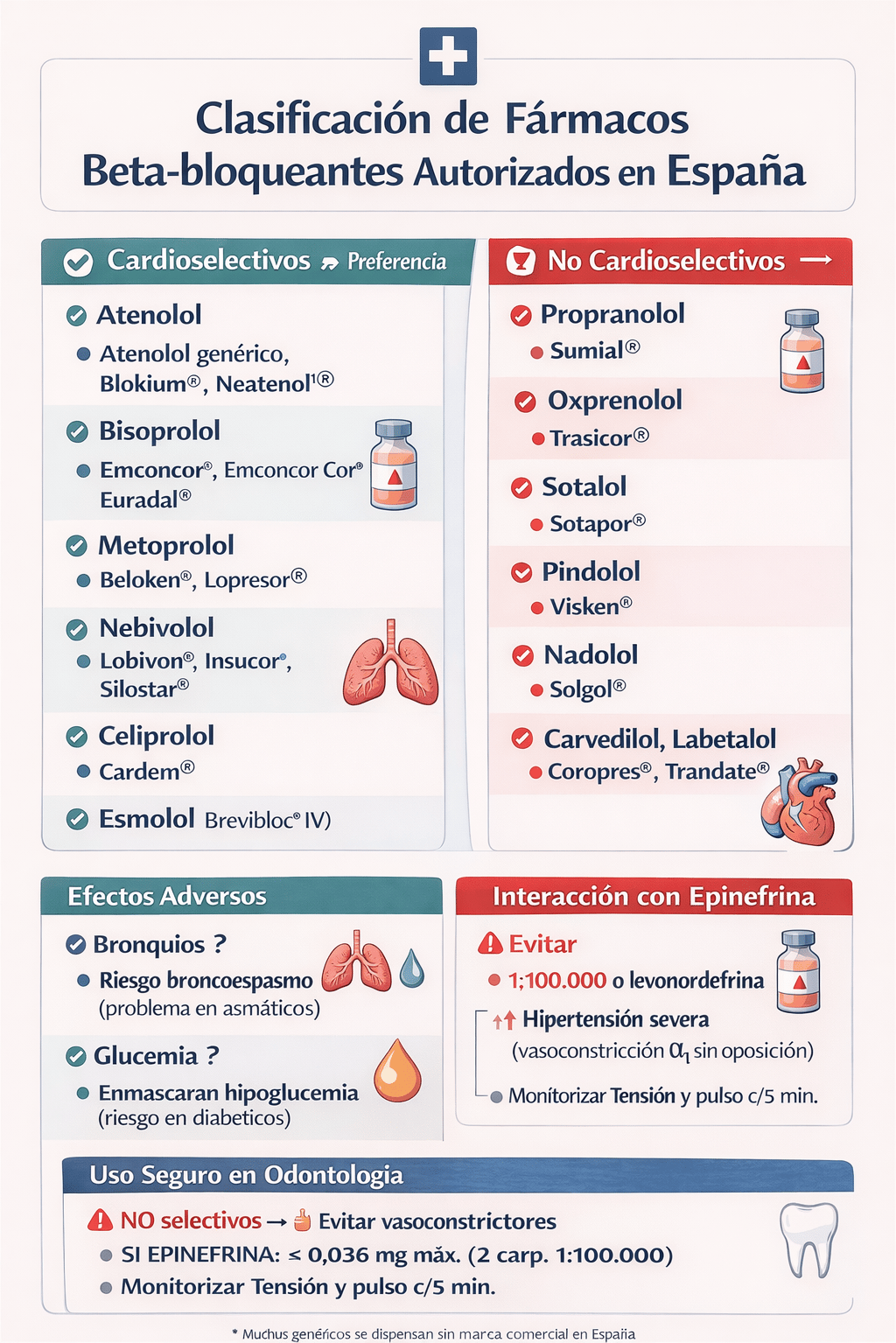
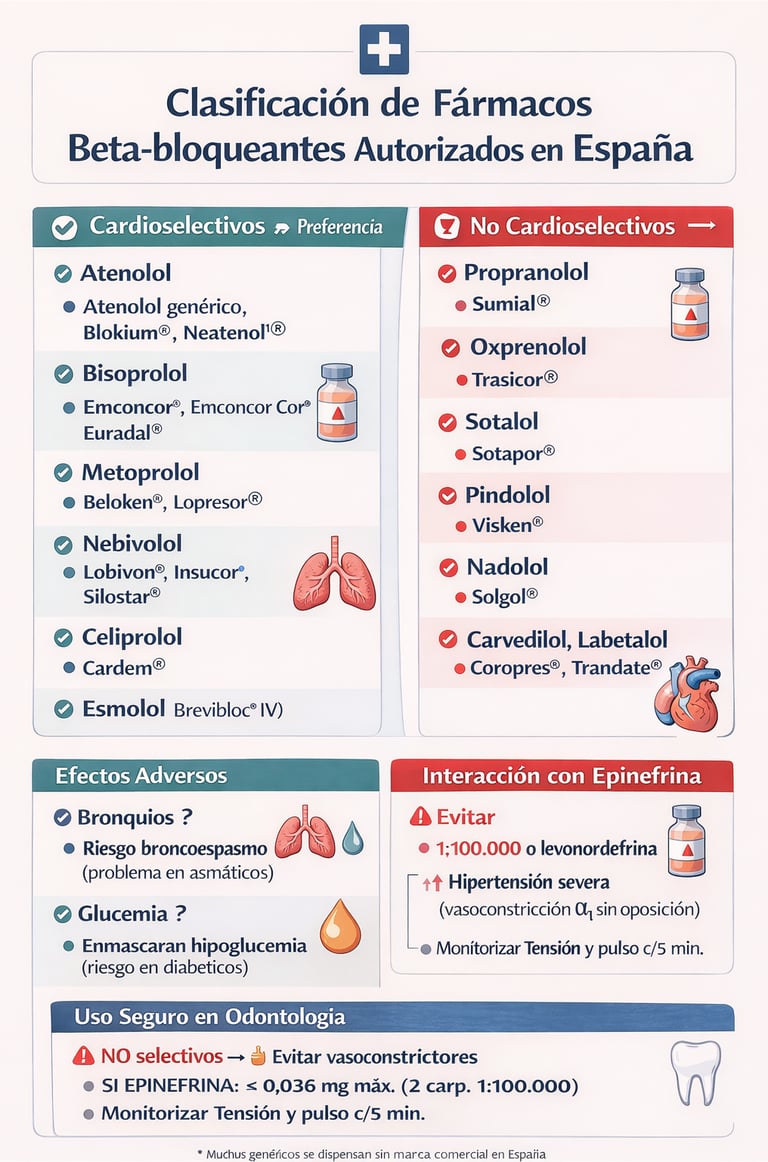
Existen tres tipos de fármacos betabloqueantes (ver infografía): los β1 selectivos, actúan únicamente en el corazón (disminuyendo la FC y demanda oxigeno), los no selectivos β1 y β2, que actúan en corazón y vasos (vasodilatación) y pulmones (broncoconstricción), y los mixtos β y α.
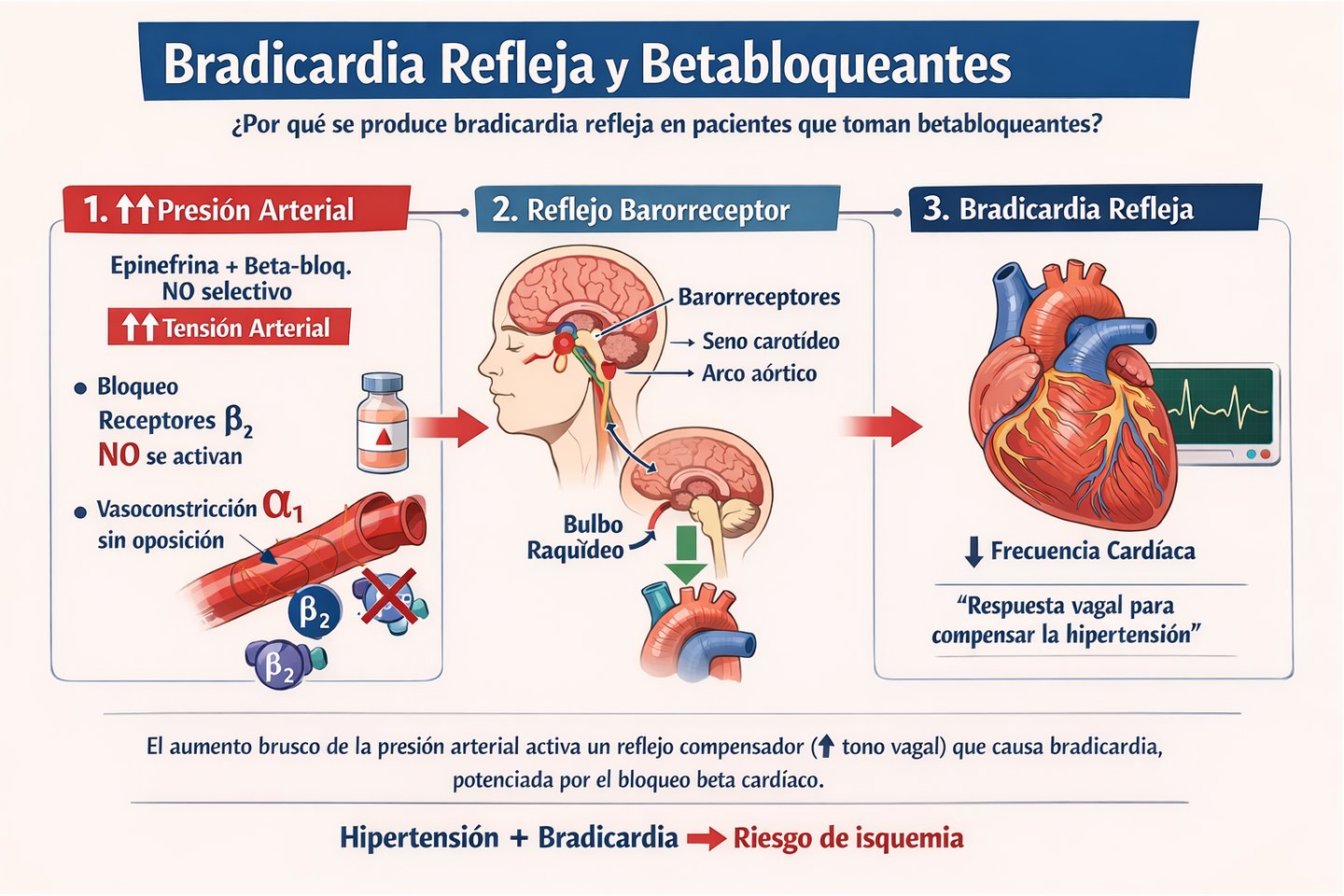
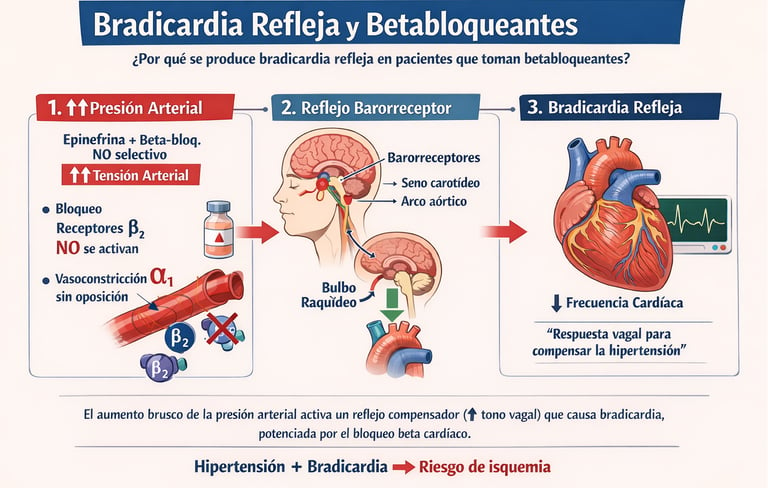
En una situación fisiológica normal, (sin betabloqueante), al administrar adrenalina, sube la presión arterial, se activan los barorreceptores (seno carotídeo y arco aórtico), éstos envían señales al bulbo raquídeo, se estimula el nervio vago y se reduce la frecuencia cardíaca (bradicardia refleja) para bajar la presión arterial.
Pero qué pasa con un betabloqueante? Depende de qué tipo de betabloqueante. La clave está en si se bloquean los receptores β2 vasodilatadores o no.
Si el paciente toma un β-bloqueante no selectivo y se le administra adrenalina, el betabloqueante bloquea los receptores β₂ vasodilatadores y la adrenalina solo puede actuar sobre los α₁ vasoconstrictores, por lo que el resultado es una vasoconstricción intensa que produce una subida brusca de la TA. El cuerpo detecta esa hipertensión y responde con un reflejo barorreceptor, aumento del tono vagal e intenta producir una bradicardia refleja. Pero no puede porque están bloqueados los β₁ en el corazón, así que el corazón no puede compensar. Esto produce una hipertensión arterial marcada + bradicardia profunda con riesgo de síncope, isquemia o incluso, paro cardiaco.
Es decir, la bradicardia extrema aparece porque el organismo intenta compensar una hipertensión arterial brusca causada por vasoconstricción α sin oposición, y el betabloqueante impide la respuesta cardíaca normal.
Esto puede verse agravado todavía más en inyecciones intravasculares inadvertidas, en las que la dosis de adrenalina aumenta significativamente de manera brusca, en dosis elevadas de anestésico local y aquellos pacientes con disfunción autonómica neurogénica como la Enfermedad de Parkinson o la Diabetes Mellitus avanzada o con mal control, la respuesta es muy variable e impredecible. En éstos últimos, además, se puede producir una hipoglucemia inadvertida.
¿Es segura la administración de vasoconstrictores en los pacientes que toman betabloquantes? Lo primero de todo, es fundamental que el paciente tenga un buen control de la enfermedad por la cual toma este tipo de fármacos. La bradicardia refleja puede producirse con todos los tipos de betabloqueantes, sin embargo, en aquellos pacientes que toman no cardioselectivos se recomienda evitar el uso de vasoconstrictores, sobre todo si el procedimiento es corto. Aunque la bibliografía es variable, si es necesario usarlos, por ejemplo en un procedimiento largo, se debe usar una dosis de prueba de medio carpule a concentración de adrenalina 1:100000, usando la técnica de aspiración previa a inyección lenta y realizar monitorización de FC y TA cada 5 minutos. Si, finalmente se administra, es recomendable usar una dosis máxima de 2 carpules a 1:100000.
¿La sedación en estos pacientes podría resultar beneficiosa? Sin duda. Tanto por la presencia de un anestesiólogo que reconoce rápidamente este tipo de respuestas farmacológicas y es capaz de actuar rápidamente, como por los fármacos utilizados para la sedación. La administración de fármacos como el propofol, las benzodiacepinas o los corticoides, minimizan la respuesta al estrés, disminuyendo la respuesta simpaticomimética y por tanto, evitando una mayor descarga de catecolaminas endógenas que puedan agravar la respuesta hemodinámica de la adrenalina.
Los pacientes con enfermedad cardiovascular o con enfermedades que, secundariamente puedan tener disfunción autonómica neurogénica (Diabetes Mellitus, Enfermedad Parkinson...) son los más vulnerables y los que más podrían beneficiarse de una vigilancia monitorizada más estrecha en clínica.
La interacción entre vasoconstrictores utilizados en anestesia local y betabloqueantes no selectivos (propranolol, sotalol), puede ser potencialmente grave.
Regla para recordar NO SELECTIVOS = NO VASOCONSTRICTOR
Bibliografía
Martínez-Milla J, Raposeiras-Roubín S, Pascual-Figal DA, Ibáñez B. Role of Beta-blockers in Cardiovascular Disease in 2019. Rev Esp Cardiol (Engl Ed). 2019 Oct;72(10):844-852
Oliver E, Mayor F Jr, D'Ocon P. Beta-blockers: Historical Perspective and Mechanisms of Action. Rev Esp Cardiol (Engl Ed). 2019 Oct;72(10):853-862.
Seminario-Amez M, González-Navarro B, Ayuso-Montero R, Jané-Salas E, López-López J. Use of local anesthetics with a vasoconstrictor agent during dental treatment in hypertensive and coronary disease patients. a systematic review. J Evid Based Dent Pract. 2021 Jun;21(2):101569.
Hersh EV, Giannakopoulos H. Beta-adrenergic blocking agents and dental vasoconstrictors. Dent Clin North Am. 2010 Oct;54(4):687-96.
Silvestre, F.J.; Márquez-Arrico, C.F.; Silvestre-Rangil, J.; García-López, B. Evolution of Hemodynamic Parameters After Tooth Extraction and Infiltration of Local Anesthetic with Vasoconstrictor in Healthy and Hypertensive Patients Controlled with Different Antihypertensive Drugs. Oral 2026, 6, 15.
Pfeiffer RF. Autonomic Dysfunction in Parkinson's Disease. Neurotherapeutics. 2020 Oct;17(4):1464-1479
Lee B, Edling C, Ahmad S, LeBeau FEN, Tse G, Jeevaratnam K. Clinical and Non-Clinical Cardiovascular Disease Associated Pathologies in Parkinson's Disease. Int J Mol Sci. 2023 Aug 9;24(16):12601.
Contacto
contacto@sedadent.es
© Sedadent es una marca registrada de Servicios Médicos Santar SLP. Puedes consultar aquí nuestra política de privacidad.
